剖宫产术后镇痛,TAP与切口浸润孰优?
来源: 时间:2024年12月02日 16:13
剖宫产术后疼痛明显,优化术后疼痛管理,并减少阿片类药物使用,会促进产妇早期活动,有利于新生儿护理,促进早期出院,并改善产妇满意度。目前术后疼痛管理指南提倡采用多模式镇痛,而椎管内应用吗啡是欧美国家剖宫产术后镇痛的金标准,可提供长效的镇痛作用。然而,当所在医疗机构不常规施行椎管内麻醉、或手术紧急、或椎管内麻醉禁忌必须行全身麻醉时,剖宫产术后疼痛的管理会极具挑战性。 腹横肌平面(TAP)阻滞与切口浸润都是局部麻醉技术,已被证实在未给予椎管内长效阿片类药物的情况下,可降低剖宫产术后疼痛评分和阿片类药物的需求量。但这两种技术谁更优目前尚不明确,一些随机对照试验直接比较了TAP阻滞与切口浸润的镇痛效果,但结果相互矛盾,并且,这些研究的异质性大,传统的Meta分析难以解释。网状Meta分析近几年受到关注,与传统Meta分析是合并直接比较的研究结果不同,网状Meta可以将直接比较的研究结果和间接比较的研究结果同时合并起来进行分析。 美国斯坦福大学研究人员采用系统性回顾和网状Meta分析的方法,比较了TAP阻滞与切口浸润用于未给予椎管内长效阿片类药物时剖宫产术后镇痛的效果,其结果刊发于2020年10月Can J Anesth[1]。 方法 检索2019年1月19日之前在Ovid Medline、Ovid Embase、Pubmed、CINAHL Plus、Scopus和Web of Science 发表的文章,不限制日期和语言。关键词和主题词包括“剖宫产(cesarean)”、“腹横肌平面阻滞(TAP block)”和“切口浸润(wound infiltration)”以及所有变化的相关词。结合适当的MeSH主题词和关键词/短语进行检索,识别RCT。访问临床试验注册网站(www.clinicaltrials.gov)以确定尚未发表的结果,并对所有找出的文章连同以前发表Meta分析的参考文献列表进行人工检查。 纳入标准:所纳入的RCT须研究在未给予鞘内吗啡或其他椎管内长效阿片类药物的情况下,无论何种麻醉方式,剖宫产术后采用TAP阻滞或切口浸润(单次剂量或留置导管持续给药)镇痛,且仅使用局麻药(未添加任何辅助药物)。排除标准:研究治疗剖宫产术后疼痛的试验,国际会议、评论和综述的摘要,研究单次神经干阻滞技术(如髂腹股沟或髂腹下神经阻滞)或局部麻醉联合使用技术(如腹直肌鞘联合TAP阻滞)与空白对照的试验。 将所有研究分为TAP阻滞(TAP)组、切口缝合时行单次剂量的切口浸润(WI)组、在筋膜上或下留置导管持续给药的切口浸润(WC)组和空白对照组。 主要结果:剖宫产术后24h累积阿片类药物消耗量。次要结果:术后12h和24h疼痛评分(静息时和活动时),首次镇痛需求时间,术后恶心呕吐、产妇镇静及皮肤瘙痒的发生率。 结果 最终共纳入42项RCT,包含2906例产妇(1549例切口浸润vs空白对照,567例切口浸润vs TAP,和790例TAP vs空白对照)。剖宫产术后镇痛采用单次剂量TAP阻滞、WC和WI分别有20、14和16项研究,其中包括空白对照的有32项研究。
主要结果:24h阿片类药物消耗和主要结果的偏倚风险的可用比较如原图2所示。 术后24h阿片类药物消耗量,在留置导管持续给药的切口浸润、单次剂量的切口浸润和TAP阻滞组之间没有差异;与空白对照组相比,TAP阻滞组和经导管持续给药的切口浸润组显著减少,但单次剂量的切口浸润组无差异。因此,对于术后24h阿片类药物消耗量,排序为TAP阻滞、留置导管持续给药的切口浸润、单次剂量的切口浸润和空白对照组。见表2a、表2b、图3和表3。 表2a 主要结果(24h阿片类药物消耗量)估计得分的排序
表2b 主要结果(24h阿片类药物消耗量)累积排序曲线下面积(SUCRA)
表3 对每个研究结果的治疗排序、GRADE证据质量评价和异质性进行总结
次要结果:在降低术后12h疼痛评分(NRS)方面,TAP阻滞比单次剂量的切口浸润更有效;在降低术后12h活动时疼痛评分方面,留置导管持续给药的切口浸润比单次剂量的切口浸润更有效,而持续给药的切口浸润与TAP阻滞无差异。对于其余次要结果(静息和活动时术后24h疼痛评分、首次镇痛需求时间、产妇镇静和皮肤瘙痒),留置导管持续给药的切口浸润、单次剂量的切口浸润与TAP阻滞无差异(表3)。 结论 剖宫产术后椎管内未使用长效阿片类药物时,单次剂量的TAP阻滞和经导管持续给药的切口浸润镇痛是有效减少阿片类药物应用的策略。 点评 这项系统性回顾和网状Meta分析表明,TAP阻滞和切口浸润可以降低剖宫产术后24h阿片类药物消耗量,尽管留置导管持续给药的切口浸润、单次剂量的切口浸润与TAP阻滞组比较无差异,但排序更支持TAP阻滞,随后为经导管持续给药的切口浸润和单次剂量的切口浸润。 在剖宫产术后12h和24h的疼痛评分方面,TAP阻滞在静息时排序最高,而持续给药的切口浸润和单次剂量的切口浸润在活动时排序高。众所周知,TAP阻滞对于内脏痛效果较差,而对躯体痛效果较好,但切口浸润和TAP阻滞对不同类型疼痛的相对有效性尚不清楚。可能期望看到经导管持续给药的切口浸润有超过24h的益处(单次剂量的切口浸润和TAP阻滞的镇痛效果已经消失),但在TAP阻滞和切口浸润研究中,超过24h的结果却很少被报道。最后,TAP阻滞在首次镇痛需求时间和术后恶心呕吐方面排名最佳,而单次剂量的切口浸润在镇静和皮肤瘙痒方面的排名最佳。值得注意的是,这些发现和结论都是在椎管内未使用长效阿片类药物(如鞘内吗啡)的情况下得出的,而鞘内吗啡仍是欧美国家剖宫产术后镇痛的金标准。 目前剖宫产术后ERAS方兴未艾,世界各地医疗机构对有助于减少剖宫产术后阿片类药物使用量的技术越来越感兴趣。术后多模式镇痛方案是ERAS策略的重要组成部分,即联合多种不同作用机制的药物达到优化术后疼痛管理的目的,并减少不良反应和阿片类药物的使用量。这项Meta分析表明,切口浸润与TAP阻滞均可降低术后阿片类药物消耗量,所以这两种技术都应考虑用于接受剖宫产但椎管内未使用长效阿片类药物的产妇。TAP阻滞需要超声引导的专业操作技术来优化成功率,而经导管持续给药的切口浸润优势在于仅需要最小的专业技术操作,由外科医生在直视下很容易进行切口置管。 虽然没有研究直接比较这些技术的安全性,与TAP阻滞相比,切口浸润在理论上可能会减少附近结构(如肠管)损伤的风险,但可能会形成切口血肿或导致细菌生长。切口浸润镇痛技术的安全性值得进一步探讨。应用局麻药实施局部麻醉的最可怕并发症是全身性毒性反应,严重的可能导致心脏骤停,理论上无论是TAP还是切口浸润都有可能发生,主要与局麻药的剂量相关。 目前没有产科RCT研究留置导管的TAP阻滞,但在非产科人群中已显示其镇痛优势。今后有必要对留置导管持续给药的切口浸润、局麻药腹腔滴注和留置导管的TAP阻滞进行比较。近来的一些研究表明,使用脂质体布比卡因明显延长TAP阻滞的镇痛时间,可减少对TAP阻滞置管的需求,可能是更好的选择。 这项研究有一定的局限性。首先,纳入研究的质量存在差异,但GRADE质量评估报告大部分结果为中度,主要结果报告为中度(异质性高)。对于大多数的结局指标,各技术之间没有显著差异可能是由于异质性。研究纳入的时间范围从1995年到2018年,也可能是异质性的来源。在这个段时间内,术后镇痛方案发生了改变,包括减少患者自控镇痛阿片类药物的使用,增加多模式镇痛(常规对乙酰氨基酚和非甾体抗炎药物)。其次,之前的两项研究表明,对于留置导管持续给药的切口浸润,置管于筋膜下方比筋膜上方的镇痛作用更佳,可降低疼痛评分、并减少剖宫产术后阿片类药物需求。这项Meta分析并未将留置导管持续给药的切口浸润分为筋膜上下两组。 总之,在椎管内未使用长效阿片类药物的情况下,TAP阻滞和切口浸润镇痛技术都可以有效地减少剖宫产术后24h阿片类药物消耗量、疼痛评分和恶心呕吐发生率。在降低阿片类药物消耗量方面,TAP阻滞最佳,其次是留置导管持续给药的切口浸润和单次剂量的切口浸润。在术后12h和24h静息时疼痛评分,TAP阻滞最低;然而,在术后12h和24h活动时疼痛评分,持续给药的切口浸润和单次剂量的切口浸润最低。尚需进一步研究来确定在椎管内未使用阿片类药物时这些局部麻醉技术的安全性和可行性。 刘晶晶编译,黄绍强审校
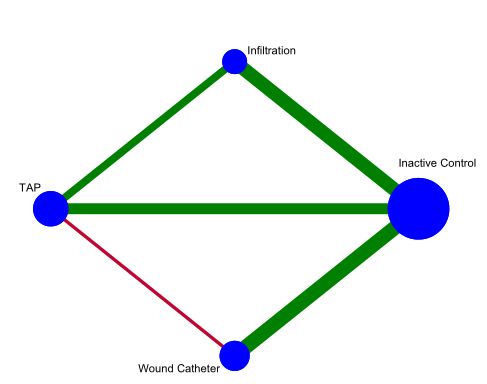
主要结果:24h阿片类药物消耗和主要结果的偏倚风险的可用比较如原图2所示。 术后24h阿片类药物消耗量,在留置导管持续给药的切口浸润、单次剂量的切口浸润和TAP阻滞组之间没有差异;与空白对照组相比,TAP阻滞组和经导管持续给药的切口浸润组显著减少,但单次剂量的切口浸润组无差异。因此,对于术后24h阿片类药物消耗量,排序为TAP阻滞、留置导管持续给药的切口浸润、单次剂量的切口浸润和空白对照组。见表2a、表2b、图3和表3。 表2a 主要结果(24h阿片类药物消耗量)估计得分的排序
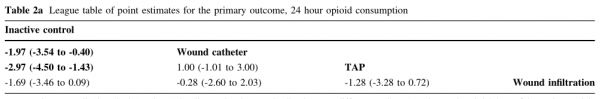
表2b 主要结果(24h阿片类药物消耗量)累积排序曲线下面积(SUCRA)
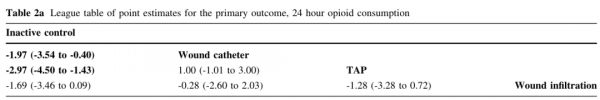
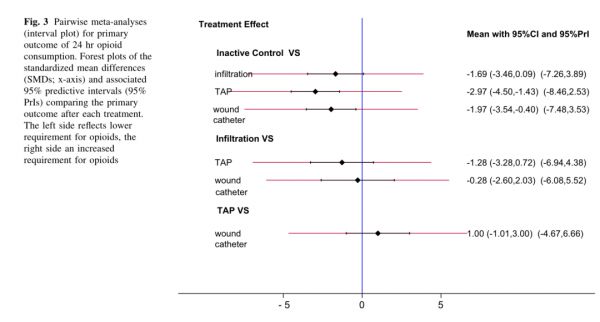
表3 对每个研究结果的治疗排序、GRADE证据质量评价和异质性进行总结
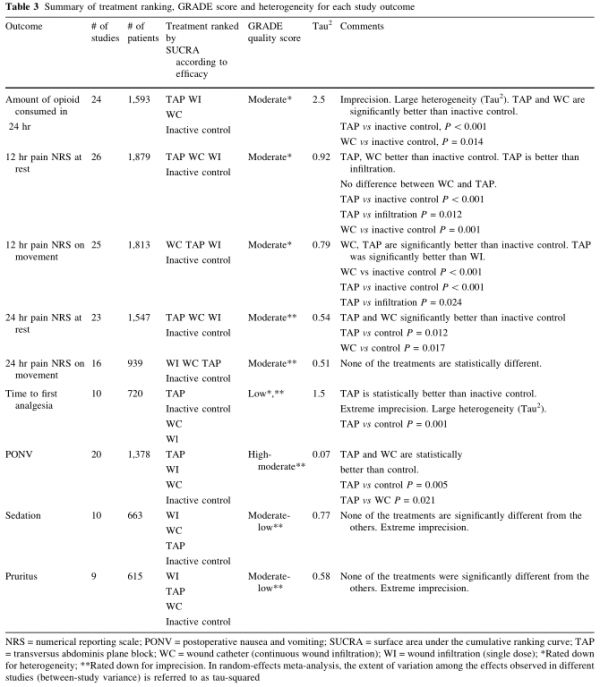
次要结果:在降低术后12h疼痛评分(NRS)方面,TAP阻滞比单次剂量的切口浸润更有效;在降低术后12h活动时疼痛评分方面,留置导管持续给药的切口浸润比单次剂量的切口浸润更有效,而持续给药的切口浸润与TAP阻滞无差异。对于其余次要结果(静息和活动时术后24h疼痛评分、首次镇痛需求时间、产妇镇静和皮肤瘙痒),留置导管持续给药的切口浸润、单次剂量的切口浸润与TAP阻滞无差异(表3)。 结论 剖宫产术后椎管内未使用长效阿片类药物时,单次剂量的TAP阻滞和经导管持续给药的切口浸润镇痛是有效减少阿片类药物应用的策略。 点评 这项系统性回顾和网状Meta分析表明,TAP阻滞和切口浸润可以降低剖宫产术后24h阿片类药物消耗量,尽管留置导管持续给药的切口浸润、单次剂量的切口浸润与TAP阻滞组比较无差异,但排序更支持TAP阻滞,随后为经导管持续给药的切口浸润和单次剂量的切口浸润。 在剖宫产术后12h和24h的疼痛评分方面,TAP阻滞在静息时排序最高,而持续给药的切口浸润和单次剂量的切口浸润在活动时排序高。众所周知,TAP阻滞对于内脏痛效果较差,而对躯体痛效果较好,但切口浸润和TAP阻滞对不同类型疼痛的相对有效性尚不清楚。可能期望看到经导管持续给药的切口浸润有超过24h的益处(单次剂量的切口浸润和TAP阻滞的镇痛效果已经消失),但在TAP阻滞和切口浸润研究中,超过24h的结果却很少被报道。最后,TAP阻滞在首次镇痛需求时间和术后恶心呕吐方面排名最佳,而单次剂量的切口浸润在镇静和皮肤瘙痒方面的排名最佳。值得注意的是,这些发现和结论都是在椎管内未使用长效阿片类药物(如鞘内吗啡)的情况下得出的,而鞘内吗啡仍是欧美国家剖宫产术后镇痛的金标准。 目前剖宫产术后ERAS方兴未艾,世界各地医疗机构对有助于减少剖宫产术后阿片类药物使用量的技术越来越感兴趣。术后多模式镇痛方案是ERAS策略的重要组成部分,即联合多种不同作用机制的药物达到优化术后疼痛管理的目的,并减少不良反应和阿片类药物的使用量。这项Meta分析表明,切口浸润与TAP阻滞均可降低术后阿片类药物消耗量,所以这两种技术都应考虑用于接受剖宫产但椎管内未使用长效阿片类药物的产妇。TAP阻滞需要超声引导的专业操作技术来优化成功率,而经导管持续给药的切口浸润优势在于仅需要最小的专业技术操作,由外科医生在直视下很容易进行切口置管。 虽然没有研究直接比较这些技术的安全性,与TAP阻滞相比,切口浸润在理论上可能会减少附近结构(如肠管)损伤的风险,但可能会形成切口血肿或导致细菌生长。切口浸润镇痛技术的安全性值得进一步探讨。应用局麻药实施局部麻醉的最可怕并发症是全身性毒性反应,严重的可能导致心脏骤停,理论上无论是TAP还是切口浸润都有可能发生,主要与局麻药的剂量相关。 目前没有产科RCT研究留置导管的TAP阻滞,但在非产科人群中已显示其镇痛优势。今后有必要对留置导管持续给药的切口浸润、局麻药腹腔滴注和留置导管的TAP阻滞进行比较。近来的一些研究表明,使用脂质体布比卡因明显延长TAP阻滞的镇痛时间,可减少对TAP阻滞置管的需求,可能是更好的选择。 这项研究有一定的局限性。首先,纳入研究的质量存在差异,但GRADE质量评估报告大部分结果为中度,主要结果报告为中度(异质性高)。对于大多数的结局指标,各技术之间没有显著差异可能是由于异质性。研究纳入的时间范围从1995年到2018年,也可能是异质性的来源。在这个段时间内,术后镇痛方案发生了改变,包括减少患者自控镇痛阿片类药物的使用,增加多模式镇痛(常规对乙酰氨基酚和非甾体抗炎药物)。其次,之前的两项研究表明,对于留置导管持续给药的切口浸润,置管于筋膜下方比筋膜上方的镇痛作用更佳,可降低疼痛评分、并减少剖宫产术后阿片类药物需求。这项Meta分析并未将留置导管持续给药的切口浸润分为筋膜上下两组。 总之,在椎管内未使用长效阿片类药物的情况下,TAP阻滞和切口浸润镇痛技术都可以有效地减少剖宫产术后24h阿片类药物消耗量、疼痛评分和恶心呕吐发生率。在降低阿片类药物消耗量方面,TAP阻滞最佳,其次是留置导管持续给药的切口浸润和单次剂量的切口浸润。在术后12h和24h静息时疼痛评分,TAP阻滞最低;然而,在术后12h和24h活动时疼痛评分,持续给药的切口浸润和单次剂量的切口浸润最低。尚需进一步研究来确定在椎管内未使用阿片类药物时这些局部麻醉技术的安全性和可行性。 刘晶晶编译,黄绍强审校
相关知识
【产麻新谭】区域阻滞应用于自然分娩、阴道手术助产和剖宫产术 —— 叙述性综述
区域阻滞在剖宫产术后镇痛的研究进展
择期剖宫产的PROSPECT指南:更新的系统评价和具体手术的术后疼痛管理建议
指南针┃SOAP(2019): 剖宫产术后快速康复共识
剖宫产病人术后健康指导1
剖宫产术后健康教育.ppt
SOAP关于剖宫产术后快速康复的指导意见
腰方肌阻滞与腹横肌平面阻滞在剖宫产的应用:一项系统性回顾和荟萃分析
剖宫产术后健康指导ppt下载
口服饮料对分娩镇痛产妇剖宫产率的影响
网址: 剖宫产术后镇痛,TAP与切口浸润孰优? https://www.trfsz.com/newsview213704.html
推荐资讯
- 1男女激情后不宜做哪些事 4413
- 2从出汗看健康 出汗透露你的健 3852
- 3早上怎么喝水最健康? 3647
- 4习惯造就健康 影响健康的习惯 3292
- 5五大原因危害女性健康 如何保 3192
- 6连花清瘟、布洛芬等多款感冒药 2960
- 7男子喝水喉咙里像放了刀子一样 2459
- 810人混检核酸几天出结果?1 2225
- 9第二轮新冠疫情要来了?疾控中 2223
- 10转阴多久没有传染性?满足四个 2163
资讯热点排名
资讯热点