指南共识‖《乳糖不耐受与科学饮奶专家共识》
今年5月的全民营养周主题是“奶豆添营养,少油更健康”。乳及乳制品是健康膳食的重要组成部分,是膳食中钙和优质蛋白质的重要来源。《中国居民膳食指南(2022)》推荐“吃各种各样的奶制品,摄入量相当于每天 300ml 以上液态奶”。然而很多人对乳及乳制品的健康作用认识不足,还有很多人因为摄入普通牛奶后腹胀(乳糖不耐受)或不习惯其味道而放弃饮奶。为此,中国营养学会发布了《乳糖不耐受与科学饮奶专家共识》。
乳糖不耐受是由于小肠中乳糖酶活性不足,导致摄入的乳糖不能被完全分解和吸收,从而出现腹胀、肠鸣、腹泻等症状。乳糖不耐受的症状容易与其他胃肠道问题混淆,且存在较大个体差异。即使症状非常明显的乳糖不耐受者也可以饮用无乳糖牛奶(市面上此类产品很多,如营养舒化奶、新养道等)或酸奶,不必回避乳制品。而且,有研究证据表明,乳糖不耐受一般不影响奶类中蛋白质、钙、锌等营养素的吸收利用,不会降低奶类的健康价值。
《乳糖不耐受与科学饮奶专家共识》全文较长,我们先看一下摘要,然后把全文附在后面。
摘要
基于科学考量,专家组对乳糖不耐受问题提出以下建议:
1.控制单次乳制品摄入量,或选择低乳糖乳制品。
由于乳糖对营养素的吸收、骨骼健康和肠道健康具有关键作用,因此,食用乳制品后即使出现乳糖不耐受症状,建议也不要盲目回避乳制品,而是先选用小份量乳制品或者改用低乳糖乳制品,根据身体状况,逐渐耐受后循序加量。除非对乳糖极度敏感,才需要选择零乳糖乳制品。
2.调整乳制品的摄入方式。
在食用乳制品时,建议与其他食物一同摄入,如与谷物、蔬菜、水果等混合食用,这样可以减缓乳糖在肠道内的吸收速度,降低不耐受症状的发生。逐渐增加乳制品的摄入量也是一个值得尝试的方法。从少量开始,逐步增加,让肠道有足够的时间去适应乳糖,从而降低出现不耐受症状的风险。
3.补充乳糖酶或益生元/益生菌
乳糖酶是一种能够分解乳糖的酶,可以帮助乳糖不耐受人群更好地消化乳制品。对于症状较重的个体,可以考虑在医生或营养师的指导下使用乳糖酶补充剂。
有些益生元(如低聚半乳糖 GOS)和益生菌有助于调节肠道菌群平衡,改善肠道健康状态,从而减轻乳糖不耐受症状。
全文
一、背景
乳及乳制品是健康膳食的重要组成部分,是膳食中钙和优质蛋白质的重要来源。《中国居民膳食指南(2022)》推荐“吃各种各样的奶制品,摄入量相当于每天 300ml 以上液态奶”。
然而我国人群对乳及乳制品的健康作用认识尚不充足,人均乳及乳制品的消费量远远达不到推荐量,且远低于欧美国家及邻近的日本、韩国等国家。《2015-2017 年中国居民营养与健康状况监测报告》显示,中国城乡居民平均每人摄入乳制品仅为 25.9g/天,不到推荐量的 1/10[1]。
究其原因,除了饮食习惯的问题,我国居民对乳糖不耐受/乳糖吸收不良的认识存在一定的误区。乳糖不耐受是由于小肠中乳糖酶活性不足,导致摄入的乳糖不能被完全分解和吸收,从而出现腹胀、肠鸣、腹泻等症状[2]。乳糖不耐受的症状容易与其他胃肠道问题混淆,且存在较大个体差异。目前多数人容易因为饮奶后出现上述症状而盲目回避乳制品,这也是导致乳制品摄入量不足的重要原因。
为科学引导公众饮奶,正确认识乳糖不耐受,中国营养学会组织专家组在查阅大量国内外科学文献的基础上,编制了“乳糖不耐受专家共识”。该共识强调了乳制品和乳糖对人体健康的重要作用,澄清了公众对于乳糖不耐受存在的常见误区,提供了改善乳糖不耐受的具体措施,为乳糖不耐受人群提供了实用的饮食和健康建议,以期帮助中国人养成饮奶好习惯,提高乳制品摄入量,切实践行“每个人都是自己健康的第一责任人”。
1.流行病学概况
乳糖不耐受或乳糖吸收不良是一种全球普遍的健康问题,据世界卫生组织统计,全球约 70%的成年人受此影响。这种不耐受现象与种族、年龄和遗传等因素密切相关。乳糖不耐受或吸收不良的种族差异显著,北欧、北美及澳大利亚人群发病率较低,而亚洲和非洲地区超过一半人口乳糖酶缺乏[3]。年龄方面,初生婴儿乳糖酶活性高,但随年龄增长,部分成人酶活性降低[4, 5]。遗传因素也起到重要作用。这些因素共同影响着乳糖不耐受在全球的流行情况。
乳糖不耐受或乳糖吸收不良在中国人群中也是一个普遍存在的现象。有研究表明,汉族成人中的乳糖吸收不良症发生率远高于蒙古族和维吾尔族等祖祖辈辈均有饮奶习惯的民族[6]。
2.常见诊断方法
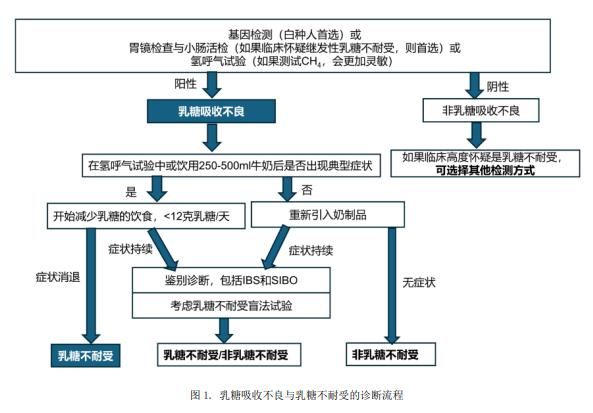
乳糖不耐受的常用诊断方法包括:十二指肠黏膜活检、H2呼气试验、乳糖耐受性测试(Lactose Tolerance Test, LTT)、基因检测等。
十二指肠黏膜活检中乳糖酶活性的检测是原发和继发乳糖酶缺乏症的金标准,然而这项检查可能因为乳糖酶表达不均匀而影响检测结果,而且其属于侵入性操作,成本高、需要专业化的人员和设备;H2呼气试验通过检测呼气中氢气的含量,来判断乳糖消化情况;乳糖耐受试验则通过口服乳糖后观察症状变化来诊断;大便还原糖及pH值测定,能间接反映乳糖的消化吸收状况。近年来,基因检测也成为一种新兴的诊断手段,可通过检测相关基因变异来预测乳糖不耐受的风险。
乳糖不耐受的诊断方法各有特点,需结合患者具体情况和医生建议来选择。科学诊断乳糖吸收不良、乳糖不耐受很重要。乳糖吸收不良与乳糖不耐受的诊断推荐流程如图 1[7]。实际生活中,可直接从第二步饮用 250-500 ml 奶开始。
二、乳糖不耐受专家共识
1. 认识什么是乳糖不耐受/乳糖吸收不良
乳糖(Lactose)是一种天然存在于哺乳动物乳汁中的双糖,与其他糖比起来(如葡萄糖、蔗糖),能更好地促进钙、锌吸收[8]。在亚洲人群中,增加乳糖负荷有助于增加双歧杆菌丰度,改善乳糖吸收不良[9]。
乳糖由一个β-D-半乳糖分子和一个β-D-葡萄糖分子通过β-1,4-糖苷键连接而成,乳糖在肠道中需要被水解成单糖吸收,这一过程需要小肠黏膜的β-半乳糖苷酶和乳糖酶的参与。
初生婴儿通常具有丰富的乳糖酶,但随着年龄的增长,部分成人的乳糖酶活性会因基因程序减少而显著降低,这种现象称为乳糖酶非持久性(Lactase Non-persistence, LNP)。LNP 导致乳糖无法完全被消化吸收,未被吸收的乳糖进入结肠后,经肠道菌群的发酵产酸产气,从而出现腹痛、腹胀、胀气或腹泻等一系列消化道症状,该症状在临床上称之为乳糖不耐受(Lactose Intolerance, LI)。LI 的症状反应程度与未吸收的乳糖量相关,即少量乳糖摄入可能不会引起明显症状,而大量摄入则可能引发显著的LI症状。
乳糖吸收不良(Lactose Malabsorption, LM)是指小肠中无法有效消化和/或吸收乳糖的情况,这一现象通常是由于小肠刷状缘的乳糖酶活性不足,导致乳糖不能被分解成易于吸收的单糖形式。
总的来说,乳糖不耐受和乳糖吸收不良都与乳糖酶有关,但乳糖不耐受更强调由此引发的非感染性腹泻等症状,而乳糖吸收不良则侧重于描述乳糖酶缺乏或功能不良导致的营养物质无法被吸收利用的情况。经诊断的乳糖不耐受发生率是乳糖吸收不良的30%左右。
2. 区分乳糖不耐受与其他胃肠道问题
多种原因都可能引发腹胀等胃肠道不适的症状,需要与乳糖不耐受区分。尽管乳糖吸收不良的人群广泛存在,但并非所有人都会因此出现乳糖不耐受的症状。只有当个体在摄入乳糖后出现消化不适,如腹胀、腹泻等,并经过诊断才会被确认为乳糖不耐受。乳糖不耐受通常被认为是无害的,但其所带来的症状可能给患者带来不适和困扰。
除了乳糖不耐受外,还有其他一些因素可能导致人们在饮用乳制品后出现胃肠道反应。其中一种可能是对可发酵的寡糖、双糖、单糖和多元醇(FODMAPs)这类碳水化合物的高度敏感。FODMAPs 是某些食物中天然存在的短链碳水化合物,它们在肠道中不易被吸收,且容易被肠道细菌发酵,从而产生气体和其他代谢产物,引起腹胀等胃肠道不适[10]。
另外,一些潜在的胃肠道疾病,如肠易激综合征、乳糜泻、克罗恩病等,也可能导致类似的症状。此外,脂肪、A1β-酪蛋白或非 IgE 介导的牛奶蛋白过敏等因素也可能引发胃肠道不适[11]。牛奶过敏则是免疫系统对牛奶中的蛋白质产生的过度反应。
因此,当个体在饮用乳制品后出现腹胀等胃肠道症状时,不应简单地将其归咎于乳糖不耐受。而是应该寻求专业人员的帮助,进行全面的检查和评估,以确定引起症状的确切原因,并据此制定合适的饮食和治疗方案,从而避免不必要的饮食限制和误诊。
3. 饮食中无需盲目回避乳制品
乳制品是健康饮食不可或缺的组成部分。乳制品能够提供优质蛋白质、钙和维生素D等关键营养素,对于维持骨骼健康和促进整体健康具有重要作用。研究表明,乳制品的摄入不足可能导致这些关键营养素的摄入不足,增加骨折风险、影响儿童骨量峰值,并可能与代谢综合征、高血压等疾病风险增加有关[12, 13]。
需要特别注意的是,即使出现乳糖不耐受的症状,也无需盲目回避乳制品和乳糖。虽然乳糖的吸收可能因个体差异而有所不同,但肠道菌群的适应性可以帮助提升肠道对乳糖的耐受性。因此,乳糖不耐受者可以根据自身情况,通过合理选择乳制品、调整摄入方式和摄入量,来逐步提高耐受性、减轻肠道不适症状,以确保获得充足的营养,维护身体健康。
4. 根据个体差异确定可耐受的乳糖限量
由于乳糖的耐受剂量在个体之间存在显著差异,乳糖不耐受者可在专业人士的指导下确定自己的乳糖限量值。
根据国外的研究和共识,大多数乳糖不耐受者能够单次耐受约 12g (相当于240ml 牛奶)的乳糖,特别是在乳糖与其他食物一同摄入时,可能几乎无症状或仅有轻微症状。然而,当乳糖剂量增至 24g 时,不耐受症状会显著增加。尽管与其他食物一同摄入时,许多乳糖吸收不良者能够耐受 20 至 24g 的乳糖,但每日摄入超过 50g 乳糖可能会导致严重症状[14]。
国际上,包括欧盟、美国和墨西哥在内的权威机构均建议乳糖不耐受者单次摄入不超过12g乳糖以避免不耐受症状。鉴于我国人群与西方人群在遗传基因上存在差异,中国人群可能具有稍低的乳糖耐受性。因此,乳糖不耐受者应特别关注自己的乳糖摄入量,并在可能的情况下,通过选择低乳糖乳制品,或逐步增加摄入量,或与其他食物一同摄入等方式,来探索并确定自己的乳糖限量值。未来,我国也需要开展相关研究,以更准确地了解我国人群的乳糖摄入上限。
5. 改善乳糖不耐受/乳糖消化不良的措施
5.1 选用小份量或低乳糖乳制品
乳糖不耐受的人群在享受乳制品带来的营养益处时,可以采取一种更为细致和个性化的策略——选用小份量或低乳糖乳制品。在初期,通过限制乳糖的摄入量,并随后根据自身耐受程度逐渐增加含乳糖食物的摄入量,可以帮助他们更好地管理乳糖不耐受带来的不适。除非对乳糖极度敏感,才需要选择零乳糖乳制品。
酸奶和奶酪等经过发酵等特定处理的乳制品是乳糖不耐受人群的理想选择。酸奶中的乳酸菌(如嗜热杆菌、乳酸杆菌、双歧杆菌等)含有β-半乳糖苷酶,能够分解乳糖,降低酸奶的乳糖含量,并有助于减轻肠道症状[15]。此外,硬质奶酪中乳糖含量相对较低,可以作为小份量的优质蛋白质来源。
市场上还涌现出许多“低乳糖”和“无乳糖”的乳制品,这些产品通过先进的加工技术如使用β-半乳糖苷酶水解乳糖或工艺分离去除乳糖来降低乳糖含量,为乳糖不耐受者提供了更多选择[16]。然而,有研究表明,分离去除乳糖过程中也可能会减少乳制品中的一些营养物质,如钙等,应注意在选择这类乳制品时需补充深色蔬菜、豆类[17];另外,将乳糖水解后也可能对食用者的血糖产生影响,因此,乳糖不耐受人群如果患有糖尿病等慢性病,需关注产品的血糖生成指数[18]。
5.2 逐渐增加乳制品摄入量
通过逐渐增加乳制品负荷来改善乳糖不耐受症状,是改善肠道耐受性的常用方式。研究发现,乳糖不耐受人群或乳糖吸收不良人群在逐步增加乳制品摄入量后,肠道症状有所改善,因此逐渐增加牛奶负荷被认为是一种有用的乳糖吸收不良治疗方法,且不会影响日常生活[18]。上述现象可解释为结肠适应,即在乳糖酶缺乏的个体中,乳糖摄入有利于结肠中乳糖消化相关微生物的生长,从而增强结肠乳糖的消化吸收,并减轻不耐受症状[19];粪便分析表明,乳糖摄入增加了粪便β-半乳糖苷酶活性以及乳酸杆菌和双歧杆菌的比例[9],可能与乳糖吸收不良改善有关。
建议乳糖不耐受人群可以从每日饮用牛奶 30-60ml 开始,与其他食物一起食用,缓慢增加到每天 250ml。但在逐渐增加的过程中,乳糖不耐受人群应避免空腹饮用牛奶或食用奶油,以及控制添加了乳糖的其他食品摄入量,如冷冻食品、糖果、蛋糕和酱汁等[20]。
5.3 与益生元/益生菌等其他食物共同食用
乳制品与日常食物的混合摄入:在食用乳制品时,与谷物、蔬菜、水果等日常食物一同摄入。这种混合食用的方式可以有效减缓乳糖在肠道内的吸收速度,从而降低不耐受症状的发生频率和严重程度。
利用发酵食品:由于乳制品负荷可以增强肠道微生物的适应性,进而改善乳糖不耐受症状,因此选择发酵食品(如酸奶、泡菜等)是非常有益的。这些产品可以帮助调节肠道菌群结构,提高乳糖的消化率,从而缓解乳糖不耐受带来的不适。
选用益生菌:益生菌能够改变肠道 pH 值,帮助消化乳糖为β-半乳糖,并对肠道活动和整体结肠微生物群产生积极影响。这种作用不仅有助于改善乳糖不耐受症状,还能增强肠道的整体健康。
选用益生元:低聚半乳糖(GOS)作为重要的益生元,能有效改善乳糖不耐受症状。不仅能选择性促进肠道益生菌如双歧杆菌和乳酸杆菌的生长,提高乳糖消化能力,还能通过长期服用提高肠道乳糖酶活性,从而增强肠道对乳糖的耐受性[21]。此外,GOS 还能促进肠道蠕动,减少乳糖在肠道的积累,缓解腹胀、腹泻等不适感。
5.4 其他
由于乳糖不耐受症状的发生取决于乳糖进入小肠和结肠的速度、时间、接触面积等,建议通过混合性食物中的脂肪、纤维素等延缓胃排空,以减少单位时间接触小肠的乳糖量。因此饮用牛奶前适当进食谷类、蔬菜类等,可减少肠道不耐受症状的发生;另一方面也应减少或避免引起肠道蠕动过快的食物摄入,如辛辣食物等。
乳糖不耐受尚无特效治疗药物。临床一般建议在食用乳制品之前或之间服用乳糖片或滴剂来获得外源性乳糖酶,其主要由真菌或酵母产生,也可添加到乳制品中,以帮助消化乳糖[22]。
三、结论和推荐
大多数情况下,乳糖不耐受人群无需完全回避乳糖。大量研究资料表明,乳糖不耐受人群单次摄入一定量的乳糖,无不耐受症状出现。但目前还缺少中国人群研究的确切数据。建议可以通过控制单次乳制品摄入量、选择低乳糖乳制品、逐步加量、与其他食物一起食用等方式改善乳糖不耐受症状。
中国营养学会专家工作组成员:
韩军花 中国营养学会 研究员;
向雪松 中国疾病预防控制中心营养与健康所 研究员;
于康 北京协和医院 主任医师;
钟凤 青岛大学 教授;
郭慧媛 中国农业大学 教授;
缪铭 江南大学 教授;
蒋燕 中国营养学会 副研究员;
王方 北京协和医院 主治医师;
朱瑞欣 中国农业大学 助理研究员;
杨月欣 中国疾病预防控制中心营养与健康所 研究员;
马爱国 青岛大学 教授。
分参考文献(略)
特别声明:以上文章内容仅代表作者本人观点,不代表新浪网观点或立场。如有关于作品内容、版权或其它问题请于作品发表后的30日内与新浪网联系。
相关知识
专家提示科学饮奶可改善乳糖不耐受
指南与共识:运动处方中国专家共识(2023)
【指南与共识】
【指南·共识】剖宫产手术专家共识(2023)
乳糖不是洪水猛兽,重新爱上喝奶从正确认识乳糖开始
共识与指南
中国糖尿病防治指南(一)指南与共识
指南与共识
专家共识
《中国居民肥胖防治专家共识》
网址: 指南共识‖《乳糖不耐受与科学饮奶专家共识》 https://www.trfsz.com/newsview259662.html
推荐资讯
- 1男女激情后不宜做哪些事 4181
- 2从出汗看健康 出汗透露你的健 3839
- 3早上怎么喝水最健康? 3633
- 4习惯造就健康 影响健康的习惯 3283
- 5五大原因危害女性健康 如何保 3187
- 6连花清瘟、布洛芬等多款感冒药 2957
- 7男子喝水喉咙里像放了刀子一样 2455
- 810人混检核酸几天出结果?1 2225
- 9第二轮新冠疫情要来了?疾控中 2219
- 10转阴多久没有传染性?满足四个 2163